Dấu mốc đưa y học Việt Nam lên bản đồ thế giới trong điều trị tim – phổi giai đoạn cuối
Lần đầu tiên tại Việt Nam, một ca ghép đồng thời tim và hai phổi đã được thực hiện thành công, mở ra bước ngoặt lịch sử cho lĩnh vực ghép tạng.
Nhân kỷ niệm 71 năm Ngày Thầy thuốc Việt Nam (27/2/1955 – 27/2/2026), Báo Nhà báo và Công luận trân trọng giới thiệu tới quý bạn đọc tuyến bài đặc biệt “Bật đà bứt phá – Y tế Việt Nam khẳng định vị thế vươn ra biển lớn”.
Tuyến bài khắc họa những dấu mốc ấn tượng của các “đầu tàu” y tế công lập trong năm 2025 – nơi những thành tựu đỉnh cao không chỉ cứu sống người bệnh mà còn ghi tên Việt Nam lên bản đồ y khoa thế giới. Từ những ca vi phẫu siêu tinh vi đến ghép đa tạng phức hợp đầy thách thức, các chuyên gia Việt Nam đã chọn bước vào những “đỉnh khó” của y học hiện đại, minh chứng cho bước tiến vượt bậc về trí tuệ, bản lĩnh và năng lực làm chủ kỹ thuật cao.
Bệnh nhân là nữ, 38 tuổi, suy tim và suy phổi giai đoạn cuối, tiên lượng sự sống chỉ còn tính bằng ngày trước khi được ghép.
Ca đại phẫu kéo dài 7 giờ tại Bệnh viện Hữu nghị Việt Đức không chỉ cứu sống một người bệnh ở lằn ranh sinh tử, mà còn khẳng định trình độ y học nước nhà đã làm chủ một trong những kỹ thuật khó bậc nhất của y học hiện đại, đưa Việt Nam vào nhóm rất ít quốc gia trên thế giới thực hiện được ghép khối tim – phổi.

Bệnh nhân nữ, 38 tuổi, bị suy đa tạng rất nặng, đang phải dùng thuốc để duy trì sự sống, khó thở liên tục, nguy cơ tử vong tính theo ngày. Ảnh: BVCC
Ca ghép “chưa từng có” trong lịch sử ghép tạng Việt Nam
Theo các bác sĩ, bệnh nhân nhập viện trong tình trạng suy tim nặng kèm suy phổi giai đoạn cuối. Tất cả các phương pháp điều trị nội khoa và can thiệp trước đó đều không còn hiệu quả. Ghép khối tim – phổi là lựa chọn duy nhất nếu muốn duy trì sự sống.
PGS.TS Phạm Hữu Lư, Phó Trưởng khoa Ngoại Tim mạch và Lồng ngực, cho biết ghép khối tim – phổi là kỹ thuật y học tiên tiến, trong đó toàn bộ tim và hai phổi bệnh lý của người bệnh được thay thế đồng thời bằng tim và hai phổi khỏe mạnh từ người hiến tạng phù hợp.
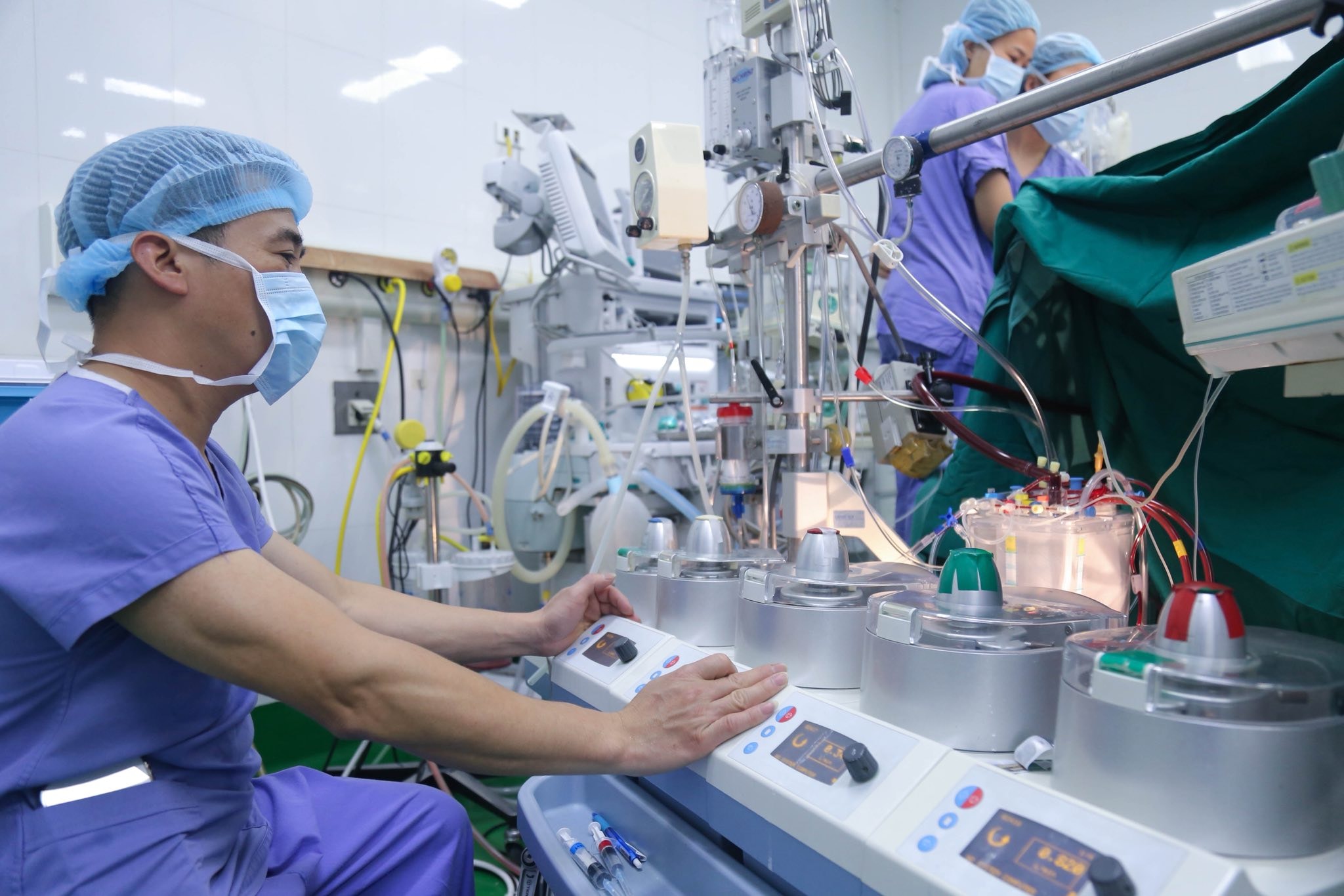
Ca ghép tạng ngày mùng 6 Tết tại Bệnh viện Hữu nghị Việt Đức. Ảnh: BVCC
Đây là giải pháp điều trị cuối cùng cho các trường hợp mắc đồng thời bệnh tim và phổi giai đoạn cuối khi mọi biện pháp khác đã thất bại. Các chỉ định thường gặp gồm: bệnh tim bẩm sinh phức tạp kèm tăng áp động mạch phổi kiểu Eisenmenger; tăng áp động mạch phổi nặng gây suy tim phải không hồi phục; hoặc bệnh phổi giai đoạn cuối kèm bệnh tim trái không thể sửa chữa.
“Do yêu cầu nguồn tạng hiếm và kỹ thuật cực kỳ phức tạp, mỗi năm trên thế giới chỉ thực hiện khoảng 100 ca ghép loại này”, PGS Lư cho biết.
Ca ghép được thực hiện trong 7 giờ với sự tham gia của nhiều chuyên khoa và hệ thống hồi sức chuyên sâu. Ê-kíp phẫu thuật sử dụng tuần hoàn ngoài cơ thể để thay thế tạm thời chức năng tim và phổi trong quá trình mổ.
Tim và hai lá phổi từ người hiến chết não được ghép đồng thời cho người bệnh. Trong quá trình phẫu thuật, các bác sĩ phải cắt giảm một phần phổi hiến để phù hợp với khoang ngực người nhận, đảm bảo tối ưu tưới máu.
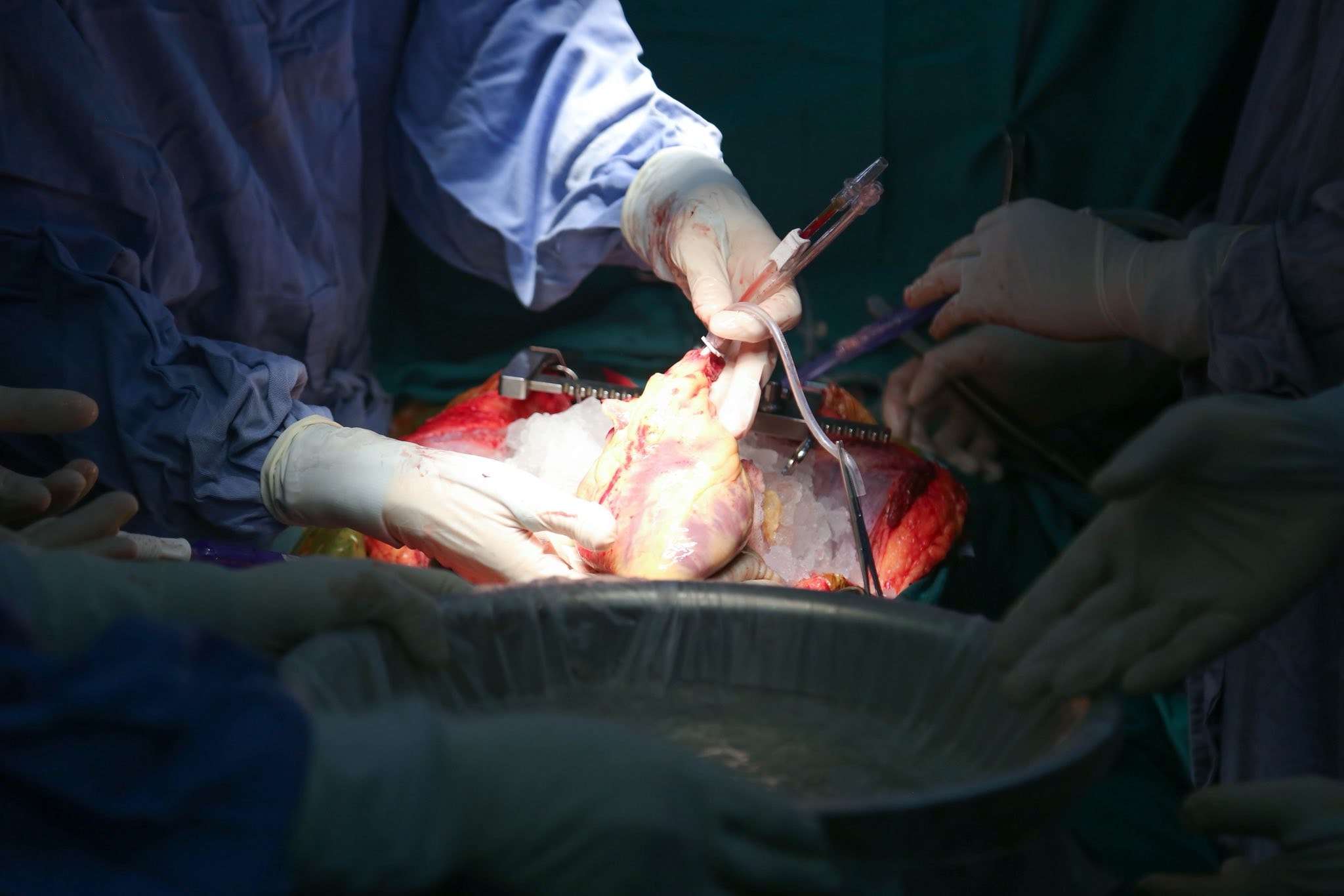
Khoảnh khắc gìn giữ một nhịp tim – chuẩn bị cho hành trình hồi sinh. Ảnh: BVCC
Thay vì nối khí quản theo phương pháp kinh điển, ê-kíp quyết định nối hai phế quản gốc nhằm tăng cường tưới máu miệng nối. Nội soi phế quản ống mềm được thực hiện ngay trong mổ để đánh giá tình trạng hai miệng nối phế quản gốc.
Trong suốt quá trình, đội ngũ gây mê – hồi sức phải đảm bảo tim ghép hoạt động ổn định, hạn chế truyền dịch gây phù phổi, sử dụng thuốc mê liều thấp và triển khai các phương tiện theo dõi huyết động tiên tiến nhất.
Theo các chuyên gia, thách thức sau mổ không kém phần phức tạp so với phẫu thuật. Người bệnh phải sử dụng thuốc ức chế miễn dịch mạnh để ngăn thải ghép. Tuy nhiên, phổi là cơ quan tiếp xúc trực tiếp với môi trường bên ngoài nên nguy cơ nhiễm khuẩn rất cao.
Đáng chú ý, phổi hiến có nhiễm vi khuẩn đa kháng A. baumannii. Bên cạnh đó, bệnh nhân có nguy cơ suy thận do nhiều nguyên nhân.
Ê-kíp điều trị đã xây dựng chiến lược chăm sóc đặc biệt với gần 40 loại thuốc phối hợp. Người bệnh được siêu lọc máu để xử trí suy thận; điều chỉnh và ngừng các kháng sinh độc thận; kiểm soát chặt chẽ nồng độ thuốc ức chế miễn dịch nhằm giảm độc tính; tăng cường nuôi dưỡng tĩnh mạch và qua đường tiêu hóa.
Các biện pháp làm sạch phổi được thực hiện tích cực bằng mở khí quản, soi hút định kỳ và phục hồi chức năng hô hấp sớm. Sau khoảng hai tuần, chức năng thận cải thiện, tim và phổi ghép hoạt động ổn định, người bệnh dần hồi phục.
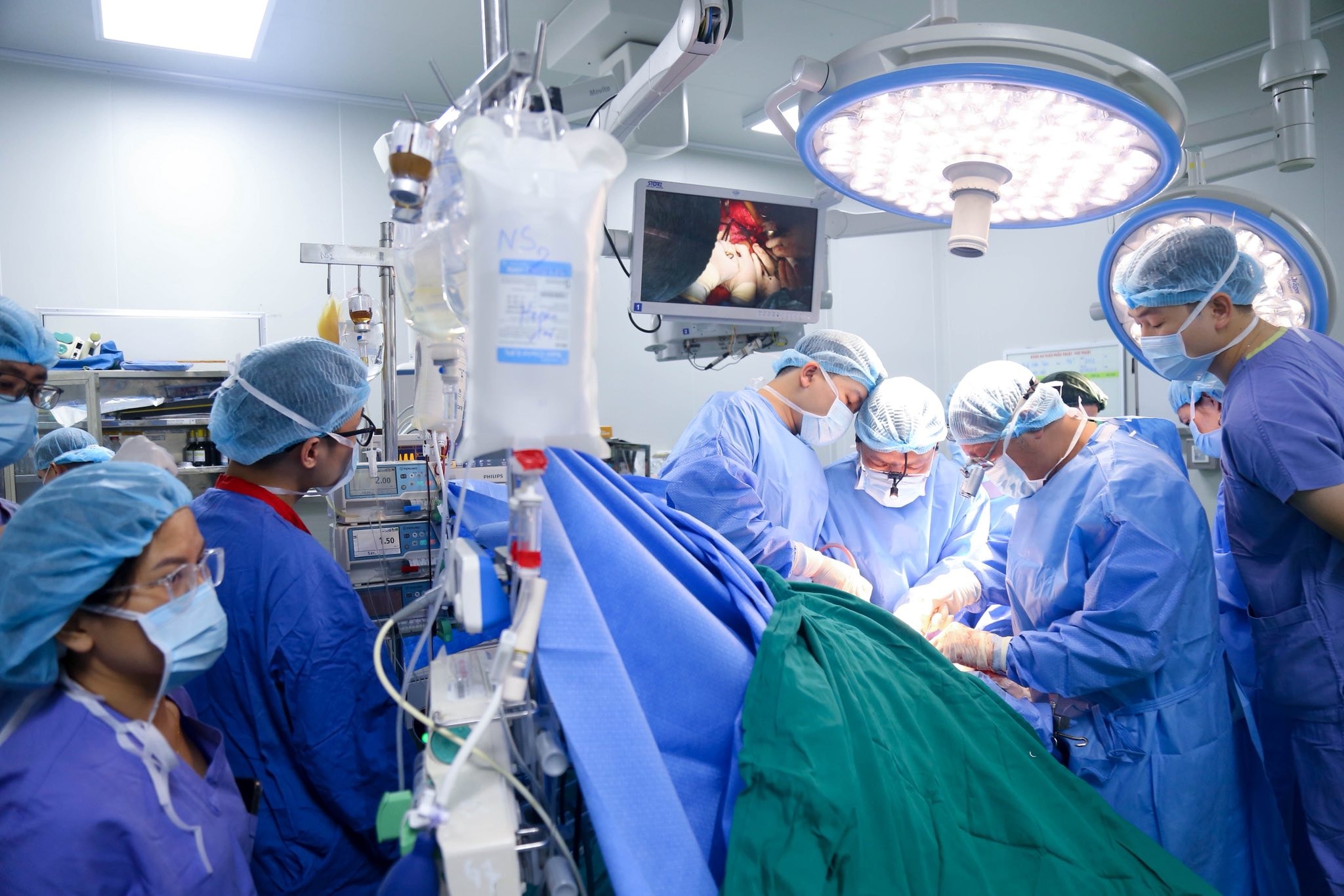
PGS.TS Dương Đức Hùng thực hiện phẫu thuật ghép tạng. Ảnh: BVCC
Thành tựu mang ý nghĩa lịch sử
TS Dương Đức Hùng, Giám đốc Bệnh viện Hữu nghị Việt Đức, đánh giá việc ghép đồng thời tim – phổi thành công cho bệnh nhân suy đa tạng đã mở ra dấu mốc quan trọng, khẳng định bước tiến vượt bậc của bệnh viện trong lĩnh vực ghép đa tạng, đồng thời đặt dấu mốc cho y học Việt Nam trên bản đồ thế giới.
“Đây là lần đầu tiên chúng tôi thực hiện một kỹ thuật ở tầm thế giới và làm thành công. Nhưng giá trị không chỉ ở danh tiếng mà ở chỗ chúng ta giải được một bài toán thực tiễn, đáp ứng nhu cầu cứu sống người bệnh”, ông Hùng chia sẻ.

TS Dương Đức Hùng, Giám đốc Bệnh viện Hữu nghị Việt Đức. Ảnh: BVCC
Theo ông Hùng, trình độ bác sĩ Việt Nam hoàn toàn có thể làm chủ các kỹ thuật cao nếu hội tụ đủ yếu tố chuyên môn, cơ sở vật chất và quyết tâm triển khai. Việc đầu tư trang thiết bị, đào tạo nhân lực và hợp tác quốc tế thời gian qua đã tạo nền tảng để thực hiện những kỹ thuật khó.
Chỉ trong hai năm gần đây, số ca ghép tạng tại Bệnh viện Hữu nghị Việt Đức tăng trưởng mạnh. Tháng 10/2024, bệnh viện đã lần đầu tiên ghép đồng thời tim – gan cho bệnh nhân nam 41 tuổi.
Năm 2025 ghi nhận số trường hợp hiến chết não cao nhất từ trước đến nay, với 25 trường hợp. Tính từ tháng 8/2024 đến 8/2025, bệnh viện đã vận động được hơn 50 gia đình bệnh nhân chấn thương sọ não nặng đồng ý hiến tạng, thực hiện lấy đa tạng từ 34 trường hợp.
Chương trình lấy và ghép đa tạng từ người hiến chết não được triển khai từ năm 2010, và bệnh viện là đơn vị đầu tiên trong cả nước thực hiện kỹ thuật này một cách hệ thống.
TS Hà Anh Đức, Cục trưởng Cục Quản lý Khám, chữa bệnh (Bộ Y tế), đánh giá đây là bước tiến xuất sắc của ngành ghép tạng Việt Nam kể từ ca ghép thận đầu tiên năm 1992 đến nay.
“Hôm nay, chúng ta có thể tuyên bố ghép đồng thời tim và phổi thành công. Đây là sự tiến bộ vượt trội của y học Việt Nam trong lĩnh vực ghép tạng”, ông Đức nói.
Lãnh đạo Cục cho biết sẽ phối hợp cùng các chuyên gia để thẩm định quy trình ghép tim – phổi và ban hành hướng dẫn chuyên môn trên toàn quốc. Đồng thời, tháng 5/2026, Bộ Y tế dự kiến trình Quốc hội các nội dung nhằm tiếp tục thúc đẩy lĩnh vực ghép tạng phát triển.
Tại Lễ trao giải Nhân tài Đất Việt, công trình “Triển khai ghép đa tạng từ người hiến chết não tại Bệnh viện Hữu nghị Việt Đức” do TS.BS Dương Đức Hùng và cộng sự thực hiện đã được trao Giải Nhất lĩnh vực Y dược.

Ghép tạng Việt Nam đã ghi thêm một dấu mốc đặc biệt. Ảnh: BVCC
Khẳng định vị thế trên bản đồ ghép tạng thế giới
Trên thế giới, ghép khối tim – phổi được thực hiện rất hạn chế do yêu cầu khắt khe về nguồn tạng và kỹ thuật phẫu thuật. Tỷ lệ sống sau ghép tại các trung tâm lớn ngày càng được cải thiện với tỷ lệ sống 1 năm tại một số cơ sở hàng đầu như Stanford Health Care đạt gần 90%, và tỷ lệ sống 5 năm khoảng 60%.
Việc thực hiện thành công ca ghép tim – phổi đầu tiên không chỉ mở ra hướng điều trị mới cho bệnh nhân mắc đồng thời bệnh tim và phổi giai đoạn cuối, những trường hợp trước đây gần như vô vọng mà còn khẳng định y học Việt Nam đã tiệm cận trình độ của các trung tâm ghép tạng tiên tiến trên thế giới.
Từ một ca ghép thận năm 1992 đến ghép đa tạng phức tạp hiện nay, hành trình hơn ba thập kỷ của ghép tạng Việt Nam đã ghi thêm một dấu mốc đặc biệt. Và dấu mốc ấy được đánh dấu bằng sự hồi sinh của một trái tim mới và những nhịp thở mới – minh chứng thuyết phục cho bước tiến vượt bậc của y học nước nhà.
Theo Anh hùng Lao động, Thầy thuốc Nhân dân, GS Nguyễn Tiến Quyết, Phó Chủ tịch Hội Ghép tạng Việt Nam, chuyên gia đầu ngành với hơn 40 năm kinh nghiệm ngoại tiêu hóa – gan mật tụy, nền móng cho ghép tạng Việt Nam được đặt từ rất sớm.
Đến năm 2000, khi cơ sở vật chất và nhân lực đủ điều kiện, các kíp bác sĩ đã thực hiện thành công ghép gan thực nghiệm trên động vật tại Bệnh viện Hữu nghị Việt Đức trong khuôn khổ đề tài cấp Nhà nước về ghép gan người. Đây là bước đệm quan trọng mở đường cho kỹ thuật ghép gan tại Việt Nam.

AHLĐ.TTND.GS Nguyễn Tiến Quyết, Phó Chủ tịch Hội Ghép tạng Việt Nam. Ảnh: VGP
Ngày 6/11/2007, ca ghép gan người lớn đầu tiên được thực hiện thành công với sự hỗ trợ của chuyên gia từ Bệnh viện Đại học Quốc gia Đài Loan, đánh dấu mốc son của y học nước nhà. Từ đó, ghép gan, ghép thận, ghép tim từng bước trở thành kỹ thuật thường quy. Năm 2010, ca ghép gan từ người cho chết não đầu tiên và lấy đa tạng cứu cùng lúc nhiều bệnh nhân đã tạo bước ngoặt lớn. Năm 2015, lần đầu tiên tim và gan được vận chuyển xuyên Việt 1.700 km bằng đường hàng không để ghép thành công.
Giai đoạn 2018–2024 ghi nhận những kỳ tích nối tiếp: ghép đồng thời 5 tạng do hoàn toàn bác sĩ Việt Nam thực hiện; 15 ca ghép trong 6 ngày; ca ghép tim cho bệnh nhi 16kg; ghép tim – thận, tim – gan; hai lần lấy tạng từ người cho chết não trong chưa đầy 24 giờ cứu sống 8 bệnh nhân.

Việt Nam có hơn 30 bệnh viện đủ điều kiện ghép tạng. Ảnh: Bệnh viện Phổi Trung ương
Tính đến tháng 12/2025, riêng Bệnh viện Hữu nghị Việt Đức đã thực hiện thành công 115 ca ghép tim, 9 ca ghép phổi, 177 ca ghép gan (bao gồm từ người cho chết não và người hiến sống), 1.878 ca ghép thận, trong đó 242 ca từ người hiến chết não. Số trường hợp đồng ý hiến tạng sau chết não tăng lên 156 ca, đặc biệt chuyển biến tích cực sau lễ phát động phong trào “Đăng ký hiến tặng mô, tạng cứu người – Cho đi là còn mãi” tháng 5/2024.
Hiện Việt Nam có hơn 30 bệnh viện đủ điều kiện ghép tạng, trong đó 9 cơ sở ghép gan, 5 cơ sở ghép tim, phổi như Bệnh viện Trung ương Quân đội 108, Bệnh viện Quân y 103, Bệnh viện Trung ương Huế, Bệnh viện Chợ Rẫy, Bệnh viện Bạch Mai… Tỷ lệ thành công và thời gian sống sau ghép sánh ngang nhiều nước phát triển; có bệnh nhân ghép phổi sống khỏe mạnh sau 8 năm.
GS Nguyễn Tiến Quyết khẳng định: “Gần như tất cả các tạng quan trọng, Việt Nam đều ghép được và ghép hiệu quả. Một ca chết não hôm nay có thể cứu 6–7 người. Nếu năm 2007 cần hàng trăm nhân viên cho một ca ghép gan, thì nay chỉ 10–15 người có thể thực hiện xuyên đêm".
Từ chỗ thử nghiệm trên động vật đến làm chủ ghép tim, gan, phổi, thận, ruột, chi thể và ghép mô như giác mạc, da, tế bào gốc, ghép tạng Việt Nam đã bước vào giai đoạn phát triển đỉnh cao – mở cánh cửa hồi sinh cho hàng nghìn người bệnh và khẳng định vị thế y học nước nhà trên bản đồ khu vực.







